急性中耳炎
鼓膜の内側の空間(”鼓室”といいます)に細菌やウイルスが入り急性の炎症を起こした状態で、膿汁が溜まっていることが多いです。鼓膜の内側の空間はのどの奥と耳管という管でつながっており、ほとんどの場合耳管経由で感染を生じているとされます。(耳の外から外耳道を通じて水や細菌が入って炎症を生じたのか聴かれることが多いのですが、鼓膜が正常であれば、これが区切りを作っているために外耳道経由の感染は生じ得ません。)
鼻水、鼻づまりを放置して発症することが多く、風邪の治り際に耳が痛くなったというのが典型例です。耳の痛み、発熱、ひどくなると鼓膜が破れ耳だれがおこります。
鼓膜を観察し、鼻水を吸引して、細菌の数を減らします。また、原因の細菌に効力のある抗生物質という飲み薬や鼻炎を抑える光アレルギー剤、抗炎症剤を使用します。鼓膜が既に破裂して耳だれが出ていた場合、外耳道から鼓膜、鼓室をお掃除して、点耳薬を使用します。
耳が痛いときはゆっくりとした入浴は炎症が悪化する可能性がありお勧め致しません。また、医師から許可が出るまではプールも控えた方が宜しいと思われます。。通常、完全に治るまでに一定期間はかかり、寒い季節は治療期間が長引くこともあります。
急性中耳炎の治療を怠ると、滲出性中耳炎となり遷延化したり、鼓膜が何回も破れ、閉じなくなって慢性中耳炎となってしまうこともあるなど、より重い病気になることもありますので、医師の指示を守り、上手に治療しましょう。
さらにご興味のある方はもう少しお読み下さい。
急性中耳炎は生後6ヶ月から18ヶ月の間に好発症するとされ、生後1歳までに62%、3歳までに75-83%が罹患するとされます。
少し古い報告ですが、1際までの9-18%が、3歳までの30-49%までが3回以上罹患し、5歳までの6%が6回以上罹患すると報告されています。そして、20%が加療後も中耳に貯留液残存し、また、6ヶ月以上遷延するお子様の90%にアトピー性皮膚炎が合併していると報告されています。
実際に3日以上38度以上発熱し、小児科を受診した0-2歳児では、急性中耳炎の頻度が0歳児で69%、1歳児で41%であったと報告されております。乳幼児の持続する高熱の場合、急性中耳炎の存在を強く疑う必要があります。
リスクファクターとして2歳以下、抗菌薬投与の既往、感染の反復、集団保育(耐性菌の可能性)があり、特に半年に4回以上または年に5回以上罹患する場合、反復性中耳炎と言ったり、抗菌薬投与に反応せず、中耳の貯留液が3週間以上持続するものを遷延性中耳炎と言ったりします。。
中耳炎を繰り返す場合、様々な関連因子が指摘されています。ざっと説明しますと、、
1.解剖要因
2.身体要因
3.環境要因
4.発育要因
5.最近の薬剤耐性
に分けられます。
1.解剖要因とは、乳幼児の耳管の特殊性です。乳幼児に於いては耳と鼻をつないで換気をしてくれる管”耳管”が発育途中であり、その角度が水平に近く、太く短いために上咽頭の細菌が侵入しやすいということ。
2.身体要因とは、アトピー性皮膚炎、喘息、アレルギー性鼻炎、食物アレルギー、口蓋裂、ダウン症、先天性心疾患、チューブ栄養や酸素呼吸の既往、膿性鼻汁、アデノイド増殖症、、といった身体要因が併存している場合です。
3.環境要因とは、集団保育、兄弟、両親、祖父母の感冒その他の感染の有無、プールによる塩素刺激、家庭内のヘビースモーカーの存在等が関与しているとされます。
4.発育要因とは、2歳以下の場合、IgG2抗体量が低いという特徴、粉ミルクの使用、乳児期のおしゃぶりやミルクの抱えのませ等に、ついてです。
5.細菌の薬剤耐性とは、生後1ヶ月以内の抗菌薬治療の既往であったり、感染症の反復、ドクターショッピングにより抗生剤の乱用の既往といったものや、薬剤耐性の複雑化といった問題です。
特に小児の急性中耳炎と免疫について多少追加記載しておきます。
生後6ヶ月から2歳までの乳幼児についてですが、起炎菌に対しての特異的免疫応答が低く、急性中耳炎に羅漢し易く、反復・遷延化しやすいとされております。これは乳幼児の血清中の抗体価が健常なお子様でも年長児と比較すると低い事が知られています。その理由として、丁度生後6ヶ月を過ぎる頃に胎盤を経由して体に入っていたIgG抗体(胎盤移行IgG抗体)が低下するからと言えます。(4から8ヶ月で最低となります。)IgG2抗体については生後6ヶ月から2歳までが最低と報告されています。
また、母乳の中に免疫に関与する物質が含まれていることはご存じかと思いますが、母乳中の細菌特異的分泌型IgA抗体というものがあり、乳幼児の鼻腔内細菌コロニーの形成を阻害したり、経耳管感染の中耳炎発症を予防することに寄与していることが知られています。

鼻咽腔常在の3大起炎菌について
生後まもなく鼻咽腔にはビリダンス連鎖球菌、非溶血性連鎖球菌、ナイセリア属等の低病原性常在菌が細菌叢を形成しますが、その後生後3ヶ月頃から鼻咽腔に中耳炎起炎菌が細菌叢を形成することが分かっています。その後起炎菌の3種類は成長につれても大きくは変化を認めません。
1.モラクセラ・カタラーリス
生後最も早く細菌叢を作り、1歳までに5-7割が検出されます。
グラム陰性通気性球菌で病原性は低く、間接的病原菌と言われます。
2.肺炎球菌(血清23型)
種々の感染症の起炎菌として広く検出されます。
23型株、6型、19型が主に鼻咽腔細菌叢を形成します。
グラム陽性通気性球菌で強い病原性を持ちます。
薬剤耐性菌が急増して問題となっております。
表面を約90種類の莢膜多糖体に覆われており、補体と抗体によりオプソニン化された後に貪食され殺菌されます。
滲出液がある管腔組織(中耳腔、拝、脊髄腔等)で増殖します。
集団保育下でモラクセラ・カタラーリスと肺炎球菌は2-6週間で頻回に菌株を変化させることが知られています。
3.インフルエンザ菌
グラム陰性通性嫌気性桿菌で、莢膜を持たない無莢膜型が主体です。
βラクタマーゼ非アンピシリン耐性インフルエンザ菌が増加して問題となっています。
バイオフィルムを形成する代表的上気道起炎菌で、上皮内細胞に寄生して局所感染防御機構から逃れます。
ここでバイオフィルムですが、、、
細菌等の微生物が産出する細胞外多糖にて形成される粘液のことで、自然界ではほとんどの微生物がこのバイオフィルムの中で集合体を作り生活しています。上記3大起炎菌を始め、緑膿菌、ブドウ球菌等が形成しています。
このバイオフィルムが細菌と凝集塊を作ることで、貪食細胞が貪食できくなったり、生体内で異物として認識されなくなり、免疫反応が起こらなくなったりしています。その内部では、細菌の代謝や分裂速度が低下し、抗菌薬の感受性も抑えられたりします。(例えばベータラクタム系抗菌薬が内部移行し難くなるのです。)
特に耳鼻科との関連としては滲出性中耳炎や反復性扁桃炎があげられます。
中耳炎の起炎菌の変遷についてご紹介致しますと、
1910年代は肺炎球菌、A群溶連菌が急性中耳炎の中心でした。
1990年代から溶連菌の検出が無くなり、肺炎球菌とインフルエンザ菌が中心となりました。
そしてそれ以降肺炎球菌の急速耐性化し、(PRSP:Penicillin-resistant Streptococcus pneumoniaeの出現)
1998年頃からはインフルエンザ菌が耐性化しました。(BLNAR:Beta-lactamase negative ampicillin resistantの出現)
その他ムコイド型肺炎球菌の耐性化等も認められ、薬剤耐性の頻度が2歳以下ののお子様で極めて高く検出されることも問題となっております。例えば肺炎球菌のペニシリン耐性が98%、マクロライド耐性が84%と報告されています。
薬剤耐性菌について(ポイントのみ)
PRSP:Penicillin-resistant Streptococcus pneumoniae
薬剤が浸透しがたい
3遺伝子:隔壁合成酵素、長軸方向の細胞壁合成酵素、先端形成酵素に関与
βラクタム系抗菌薬(ペニシリン系、・セフェム系)に対し耐性
マクロライド系抗菌薬に対しても高率に耐性(mefA, ermB:74-84%)
ペニシリン高用量投与は有効
0歳児に集団保育にはいると速やかに陽性となる。
遷延性中耳炎に対して適切な抗菌薬を高用量で使用すべきで、少量マクロライド療法は勧められない。
(小児滲出性中耳炎に対しては有効性の報告有り
)

BLNAR:Beta-lactamase negative ampicillin resistant H. influenzae
急速に増加傾向 基礎疾患のない小児で多く発症
隔壁合成酵素の遺伝子変異
インフルエンザ菌は細胞内寄生して遷延化
粘膜上皮に付着→細胞内貫通→組織内・組織間隙侵入→細菌増殖
数ヶ月そのまま存在し中耳炎の感染リスク拡大
上皮細胞付着したインフルエンザ菌に対し、βラクタム系抗菌薬は組織内異好性が不良で薬剤感受性低い
15員環マクロライドが遷延化・反復性感染症に対して組織異好性に優れ、食細胞郵送により細胞内寄生せいた細胞にも作用して有用
近年多剤耐性株が出現して問題になっています
おみみの検査の方法
-
目で見てかくにん
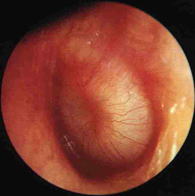
鼓膜を直接観察致します。鼓膜の色はどうでしょう、腫脹はないか、混濁や発赤、充血はないか、またはお水が溜まっていたり、あぶくが透けて見えていたり、肉芽(かさぶたをはいだ時のモコモコした組織)が無いか、陥凹していたり、内側の壁に癒着していないか、穿孔(穴)がないか、、等鼓膜の状況を確認するのです。。 -
大きくしてかくにん
鼓膜の状態や、鼓膜の内側のお部屋の状態を顕微鏡でみて確認します。また、針状鏡といって、針ほどの細さの特殊な内視鏡を使用して確認することがあります。 -
こまくの動きをかくにん
お耳の穴に栓をした状態をとした上で、機械で鼓膜に気圧を加えたり、引いたりして鼓膜の動き具合を調べます。正常では鼓膜の内側も外側も空気ですので、同じ圧力の状態となっております。鼓膜はその名の通り”膜”ですので、押したり、引いたりすると鼓膜が良く動きます。しかしながら、鼓膜の内側のお部屋の中に水が溜まっていたり、鼻のすすりすぎから、鼓膜の内側のお部屋が陰圧になっていると、鼓膜の動き方が変わってきます。この、鼓膜の動き方をグラフにして表して確認いたします。 (鼓膜の内側のお部屋のの圧力を調整してくれる耳と鼻の間にあるの管の機能が悪くなると鼓膜の動きが悪くなり始めます。) -
聞こえ方のかくにん
通常我々は音がした場合には、密度波となった振動音を鼓膜が受け取り、その振動を鼓膜の内側のお部屋にある小さな3つの骨が、内耳というセンサー部分まで増幅しつつ伝えて、この機械振動が内耳にて電気信号として変換されて脳へ送送られて、最終的に音として知覚されます。この経路のいずれかに問題が生じると聞こえの能力が下がります。 聞こえを確認するためには、自覚的な検査と他覚的な検査があります。乳児であれば、生下時に新生児スクリーニングを受けることが多いと思いますが、OAEという検査を行ったり、ABRやASSRといった刺激に対しての脳波を測定加算して、反応の有無を検知する事によって聴力を調べることが可能です。幼児となると、おもちゃを利用して聞こえの検査を行ったり、5歳以上となると成人と同じ聴力検査が可能となります。